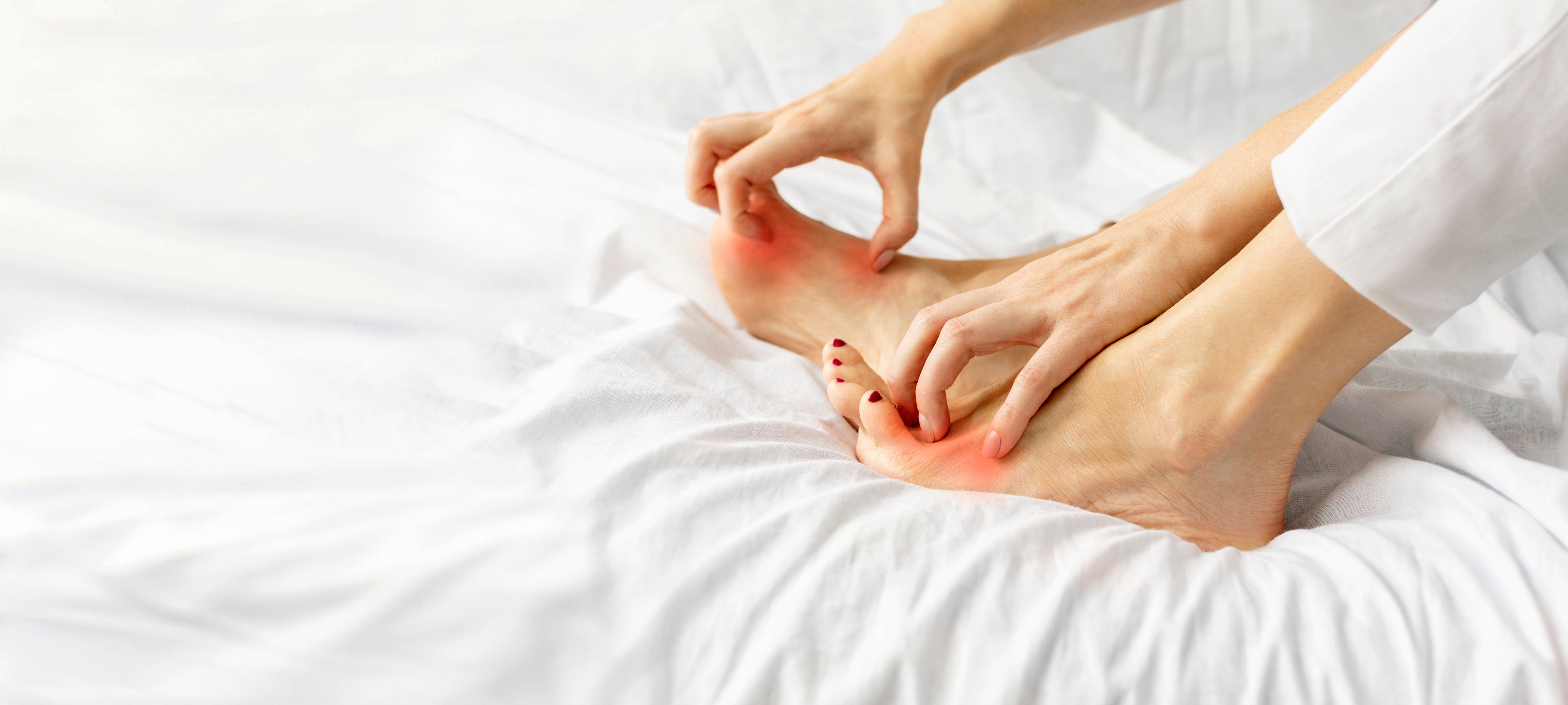
L'eczéma sur les pieds est une dermatose fréquente, pourtant souvent mal diagnostiquée et source d'isolement pour les patients. Confinée dans l'obscurité des chaussures, cette zone anatomique subit les contraintes les plus rudes du corps humain : pression du poids, frottements mécaniques constants, chaleur et humidité.
Le résultat clinique est souvent douloureux : érythème (rougeurs), prurit féroce (démangeaisons), desquamation ou apparition de vésicules. Ces symptômes perturbent le sommeil et la qualité de vie, chez l'adulte comme chez l'enfant.
Une confusion fréquente persiste entre l'eczéma et la mycose ("pied d'athlète") ou le psoriasis. Pourtant, un diagnostic précis est indispensable : un traitement antifongique sur un eczéma peut aggraver l'inflammation. Cet article détaille les mécanismes physiologiques de ce déséquilibre cutané, aide à identifier les allergènes courants (comme le Chrome VI) et propose une routine de soin adaptée pour restaurer la barrière cutanée.
Apaiser les démangeaisons sans agresser la peau
Pourquoi la peau des pieds est-elle si vulnérable à l'eczéma ?
Pour traiter efficacement, il faut comprendre le terrain physiologique spécifique du pied, qui présente trois particularités rendant la peau vulnérable à l'eczéma :
- Une xérose (sécheresse) naturelle : La plante des pieds est dépourvue de glandes sébacées. Elle ne produit donc pas de sébum, ce film lipidique qui protège naturellement la peau contre la déshydratation. Sans apport extérieur, la barrière cutanée se fragilise et se fissure.
- Un environnement propice à la macération : À l'inverse, cette zone possède une densité très élevée de glandes sudoripares (600 par cm²). En milieu fermé (chaussure), l'humidité élève le pH cutané, ce qui favorise l'inflammation et la prolifération bactérienne (notamment le Staphylocoque doré).
- Une accumulation d'allergènes : La couche cornée est naturellement épaisse pour résister à la marche. Cependant, cette épaisseur peut piéger les substances chimiques présentes dans les chaussures (colles, teintures), les maintenant en contact prolongé avec les cellules immunitaires.
Quelles sont les causes et facteurs déclenchants de l'eczéma du pied ?
L'eczéma des pieds n'est pas contagieux. Il s'agit d'une réaction inflammatoire résultant souvent de la combinaison d'un terrain génétique et d'agressions extérieures.
1. Le terrain atopique et l'altération de la barrière cutanée
Chez les sujets présentant une dermatite atopique, la barrière cutanée est défaillante. Elle laisse pénétrer les irritants et les allergènes, déclenchant une réponse immunitaire excessive. Ce terrain explique la chronicité des symptômes et les récidives fréquentes.
2. La transpiration et l'occlusion
L'hyperhidrose (transpiration excessive) est un facteur aggravant majeur. L'humidité maintenue dans une chaussure peu respirante crée un effet occlusif. Cette macération fragilise l'épiderme et facilite l'apparition de la dyshidrose.
3. Les frottements mécaniques
Les zones d'appui (talon, métatarse) et de frottement (dessus des orteils) sont les plus exposées. Des chaussures inadaptées ou des chaussettes synthétiques entretiennent une irritation mécanique qui, à long terme, provoque un épaississement de la peau (hyperkératose) et des fissures.
4. Les allergènes de contact (Matériaux)
L'eczéma de contact allergique est fréquent au niveau des pieds. Les allergènes les plus courants incluent :
- Le Chrome VI : Utilisé pour le tannage de la majorité des cuirs.
- Les colles et résines : Présentes dans l'assemblage des semelles.
- Le Nickel et le Cobalt : Présents dans les œillets métalliques et certaines teintures.
- Les colorants textiles : En particulier les teintures foncées (bleu, noir) des chaussettes synthétiques.
5. Les facteurs systémiques : Stress et Tabac
- Le stress : Il est un facteur déclenchant reconnu des poussées de dyshidrose, le système nerveux et la peau étant étroitement liés embryologiquement.
- Le tabac : Chez l'adulte, le tabagisme actif est un facteur aggravant prouvé de l'eczéma des mains et des pieds (dyshidrose et pustulose palmoplantaire), altérant la microcirculation et retardant la cicatrisation.
Quels sont les symptômes de l'eczéma sur les pieds et comment évoluent-ils ?
L'eczéma du pied est une pathologie dynamique : il ne se présente pas toujours sous la même forme et évolue souvent par poussées successives. Identifier ces stades permet d'adapter la réponse thérapeutique.
1. Les signes précurseurs : Érythème et inconfort
Le stade initial se manifeste par une inflammation locale. Des zones rouges (érythème) apparaissent sur la plante, le talon, les bords latéraux ou les espaces interdigitaux.
- La sensation : La peau devient chaude au toucher, avec une sensation de tiraillement.
- L'alerte : Le prurit (démangeaison) est le signe clinique majeur. Modéré en journée, il a tendance à s'intensifier le soir et la nuit.
2. La phase aiguë : Vésicules et "Dyshidrose"
Chez de nombreux patients, l'inflammation évolue vers une forme vésiculeuse, spécifique aux mains et aux pieds : la dyshidrose.
- L'aspect visuel : On observe l'éruption de minuscules bulles ("vésicules") remplies d'un liquide clair, souvent comparées à des grains de tapioca enchâssés sous l'épiderme.
- La douleur : Les démangeaisons deviennent féroces, parfois remplacées par une sensation de brûlure intense.
- Le risque : Le grattage est un piège. Il rompt les vésicules, met la peau à vif et ouvre la porte aux surinfections bactériennes.
3. La phase de dessèchement : Desquamation et Fissures
Après quelques jours, les vésicules s'assèchent naturellement ou se rompent. La peau commence alors à peler (desquamation), parfois en lambeaux ou en fines collerettes, laissant apparaître un épiderme neuf, rouge et extrêmement fragile. Si la peau n'est pas intensément nourrie, des fissures ou crevasses peuvent se former aux zones de pression (talon), rendant la marche douloureuse.
4. Le stade chronique : La Lichénification
Si les poussées s'enchaînent sans rémission suffisante ou si le grattage est chronique, la peau s'épaissit, devient rugueuse, quadrillée et sèche : c'est le phénomène de lichénification. Ces plaques épaisses nécessitent une prise en charge spécifique pour assouplir la couche cornée.

Comment identifier la forme clinique de l'eczéma ?
Le terme "eczéma du pied" regroupe plusieurs pathologies distinctes qu'il convient de différencier.
L'eczéma dyshidrosique (Dyshidrose)
Cette forme touche principalement la plante des pieds et les faces latérales des orteils. Elle se caractérise par :
- L'éruption soudaine de vésicules (petites cloques) dures, enchâssées dans l'épiderme, remplies d'un liquide clair.
- Un prurit (démangeaison) intense, parfois accompagné d'une sensation de brûlure.
- Une évolution vers l'assèchement des bulles, suivi d'une desquamation (la peau pèle) et parfois de fissures douloureuses.
La dermatite atopique localisée
Chez le sujet atopique, l'eczéma se situe souvent sur le dos du pied (coup-de-pied), autour des chevilles ou sur les orteils. La peau est érythémateuse (rouge), sèche, rugueuse, avec des signes de grattage (excoriations).
La dermatose plantaire juvénile
Fréquente chez l'enfant et l'adolescent, elle affecte la zone d'appui antérieure du pied. La peau apparaît rouge, lisse, vernissée et brillante, avec une disparition des empreintes cutanées et la présence de fissures (crevasses).
L'eczéma de contact
Les lésions sont topographiquement limitées aux zones de contact avec l'allergène. Par exemple : une plaque sur le dessus du pied correspondant à une lanière, ou une atteinte diffuse plantaire liée à la semelle intérieure.
Comment différencier Eczéma, Mycose ou Psoriasis ?
C'est l'une des confusions les plus fréquentes. Pourtant, eczéma et mycose n'ont pas la même origine.
|
Caractéristique |
Eczéma / Dyshidrose |
Mycose (Pied d'athlète) |
Psoriasis Plantaire |
|
Lésion élémentaire |
Vésicules fermes ("grains de tapioca"), érythème, fissures |
Macération blanchâtre, desquamation en collerette |
Plaques érythémato-squameuses bien délimitées, squames épaisses argentées |
|
Topographie |
Plante, bords latéraux des orteils. Épargne souvent le fond des plis |
Espaces interdigitaux (3ème et 4ème espaces), extension plantaire |
Zones d'appui (talons, têtes métatarsiennes), voûte plantaire |
|
Symptômes |
Prurit (démangeaison) intense, sensation de brûlure |
Prurit modéré, sensation de coupure |
Douleur (fissures), prurit variable |
|
Signes associés |
Atopie, xérose cutanée généralisée |
Onychomycose (atteinte des ongles) fréquente |
Atteinte unguéale (ponctuations en "dé à coudre"), antécédents familiaux |
|
Contagiosité |
Non |
Oui (Dermatophytes) |
Non |
En cas de doute persistant ou de résistance aux traitements, une consultation dermatologique est nécessaire pour effectuer un prélèvement mycologique.
Quelle routine de soin pour apaiser et traiter l'eczéma du pied ?
La prise en charge repose sur l'hygiène, l'apaisement de l'inflammation et la restauration de la barrière cutanée.
1. Une hygiène rigoureuse mais douce
- Le lavage : Utilisez de l'eau tiède (l'eau chaude réactive le prurit) et un nettoyant surgras sans savon (syndet), sans parfum ni alcool.
- Le séchage : C'est une étape clé. Séchez par tamponnement sans frotter, en insistant minutieusement sur les espaces entre les orteils pour éviter toute macération.
2. Gérer la phase aiguë (Inflammation et Vésicules)
Lorsque la peau est rouge, suintante ou vésiculeuse :
- Apaisement thermique : L'application de compresses fraîches peut calmer l'inflammation immédiate.
- Bains apaisants : Un bain de pieds tiède avec du bicarbonate de soude ou de l'amidon de blé/avoine colloïdale peut soulager les démangeaisons.
- Traitement médical : Sur prescription, l'application de dermocorticoïdes est souvent nécessaire pour stopper la réaction immunitaire.
3. Restaurer la barrière cutanée (Phase sèche)
Une fois l'inflammation contrôlée, la peau devient sèche et cartonnée. L'application quotidienne d'un émollient est indispensable. La crème DOUTOPIA, formulée pour les peaux très sèches et/ou à tendance atopique, associe le Madecassoside (issu de la Centella Asiatica) pour la réparation épidermique, des prébiotiques pour l'équilibre du microbiome, et des huiles végétales pour la relipidation.
Aider la peau à se réparer durablement
Conseil pour la nuit : En cas de peau très épaissie ou fissurée, appliquez la crème en couche épaisse le soir, puis enfilez des chaussettes en coton pour la nuit. L'occlusion favorise la pénétration des actifs et assouplit durablement la couche cornée.
Comment prévenir les récidives au quotidien ?
L'éviction des facteurs déclenchants est aussi importante que le soin.
- Choix des chaussures : Privilégiez le cuir à tannage végétal (garanti sans Chrome VI) ou les matériaux textiles respirants. Évitez le synthétique occlusif. Alternez les paires pour laisser sécher l'intérieur de la chaussure au moins 24h.
- Choix des chaussettes : Optez pour des fibres naturelles (coton bio, viscose de bambou, soie). Évitez les fibres synthétiques et les teintures foncées à même la peau.
- Entretien du linge : Utilisez une lessive liquide hypoallergénique, bannissez les adoucissants (très allergisants) et effectuez un double rinçage.
- Gestion du stress : Des techniques de relaxation ou de respiration peuvent aider à espacer les poussées de dyshidrose liées au stress émotionnel.
Quand consulter un professionnel ?
Même avec une routine naturelle adaptée, certaines situations nécessitent un avis médical :
- Lésions persistantes au-delà de 10 jours
- Aggravation malgré les soins
- Suintements, croûtes jaunâtres ou signes d'infection
- Douleurs importantes
- Doute entre eczéma et mycose
- Impact significatif sur la qualité de vie
Un dermatologue pourra confirmer le diagnostic et, si nécessaire, prescrire un traitement médicamenteux adapté (dermocorticoïdes, antihistaminiques).
L'eczéma sur les pieds peut être inconfortable, mais une meilleure compréhension de la peau, des facteurs déclenchants et des gestes adaptés permet de retrouver un confort durable.
En adoptant une approche naturelle et respectueuse — hygiène douce, textures apaisantes, nutrition ciblée, choix de chaussures adaptés — vous accompagnez la peau sans la brusquer.
Note importante : Cet article ne remplace pas un avis médical professionnel.